eISSN 2444-7986
DOI: https://doi.org/10.14201/orl.27912
ARTÍCULO DE REVISIÓN
FÍSTULA TRAUMÁTICA DE LÍQUIDO CEFALORRAQUÍDEO TRAS REALIZACIÓN DE TEST PCR MEDIANTE HISOPO NASAL PARA EL DIAGNÓSTICO DE COVID-19. REVISIÓN SISTEMÁTICA
Traumatic cerebrospinal fluid leak after performing PCR test using a nasal swab for the detection of COVID-19 disease. A Systematic review
María del Mar MARTÍNEZ-RUIZ-COELLO1; Estefanía MIRANDA-SÁNCHEZ1; BOSCO-MORALES2; Raimon GARCÍA-CHILLERÓN1; Adriana PARDO-MAZO1; Óscar ARENAS-BRÍTEZ;2; Tamara RODRIGUEZ-URIBE;3; Guillermo PLAZA-MAYOR;4
Hospital Universitario de Fuenlabrada. 1,2,4 Servicio de Otorrinolaringología. 3 Radiodiagnñstico. Fuenlabrada. Madrid. España. 2,4 Hospital Universitario La Zarzuela. Servicio de Otorrinolaringología. Madrid. España.
Autor de correspondencia: marmruizcoello@hotmail.com
Fecha de recepción: 14 de diciembre de 2021
Fecha de aceptación: 7 de enero de 2022
Fecha de publicación: 8 de enero de 2022
Fecha de publicación del fascículo: 31 de marzo de 2022
Conflicto de intereses: Los autores declaran no tener conflictos de intereses
Imágenes: Los autores declaran haber obtenido las imágenes con el permiso de los pacientes
Política de derechos y autoarchivo: se permite el autoarchivo de la versión post-print (SHERPA/RoMEO)
Licencia CC BY-NC-ND. Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional
Universidad de Salamanca. Su comercialización está sujeta al permiso del editor
RESUMEN: Introducción y objetivo: Las fístulas de líquido cefalorraquídeo (LCR) pueden producirse tras un traumatismo, esto conlleva una disrupción entre la aracnoides y la duramadre, frecuentemente asociado a un defecto óseo. La epidemia mundial producida por la COVID-19 ha generado la necesidad de disponer de test rápidos para la detección del virus en mucosa nasal y orofaríngea. Los hisopos nasales (HN) han demostrado ser útiles a la hora de recoger muestras nasofaríngeas y por lo tanto se ha generalizado su uso. Este método diagnostico se considera seguro, pero existen una serie de posibles complicaciones entre las que se encuentra una de las más temidas; la fístula de LCR. El objetivo de este artículo es realizar una revisión bibliográfica exhaustiva de artículos disponibles que describan esta complicación, investigando los factores predisponentes y a su vez describir una técnica segura para evitarla.
Método: Se realizaron búsquedas en las bases de datos de PubMed, Web of Science y Scopus de acuerdo con las pautas de PRISMA desde marzo de 2020 hasta noviembre de 2021. Se revisaron los estudios que informaron datos clínicos de pacientes con fistulas de LCR tras ser sometidos a frotis nasales mediante hisopos. Nos centramos en los síntomas de alarma presentados, las estrategias diagnosticas y el manejo terapéutico. Resultados: Hasta la fecha se han reportado once casos publicados de pacientes con diagnostico de fistula de LCR secundaria a la realización de test PCR mediante HN. En esta revisión sistemática se incluyen estos artículos. Cada artículo describe esta complicación en un paciente diferente, por lo que en total disponemos de once pacientes. La edad promedio al diagnostico fue de 45 años, siendo 8 mujeres y 3 hombres. La lámina cribosa fue la localización anatómica más frecuentemente afectada. En cinco pacientes (45,5%), se conocía la preexistencia de una malformación a nivel de la base de cráneo, lo cual corresponde un factor de riesgo a la hora de sufrir una fístula de LCR tras HN. Conclusiones: Aunque la prueba de HN para diagnostico de la COVID-19 se considera segura, en ocasiones puede conllevar complicaciones. La aparición de rinorrea clara unilateral o goteo post nasal de sabor salado o metálico tras la realización de un HN nos debe poner en alerta a la hora de diagnosticar una posible fístula de LCR. Es de suma importancia instruir adecuadamente al personal sanitario que realiza el test, indicando la dirección y orientación correcta del hisopo. Además, se debe informar al paciente sobre los síntomas y signos de alarma. En pacientes con alteraciones previas de la base del cráneo, distorsión de la anatomía nasal o cirugías previas nasosinusales puede ser recomendable utilizar en ellos otro tipo de pruebas disponibles para diagnosticar la COVID-19.
PALABRAS CLAVE: hisopo; PCR; COVID-19; fístula de líquido cefalorraquídeo; complicación; rinorrea
SUMMARY: Introduction and objective: Cerebrospinal fluid leaks (CSF) can occur after trauma, this leads to a disruption between the arachnoid and the dura, frequently associated with a bone defect. The global epidemic produced by COVID-19 has generated the need for rapid tests to detect the virus in the nasal and oropharyngeal mucosa. Nasal swabs (NS) have proven to be useful in collecting nasopharyngeal specimens and therefore their use has become widespread. This diagnostic method is considered safe, but there are a number of possible complications, including one of the most feared; CSF leak. The objective of this article is to carry out an exhaustive bibliographic review of available articles that describe this complication, investigating the predisposing factors and describe a safe technique to avoid it. Method: PubMed, Web of Science and Scopus databases were searched according to PRISMA guidelines, from March 2020 to November 2021. Studies reporting clinical data of patients with CSF leak after being subjected to NS were reviewed. We focus on the alarm symptoms presented, diagnostic strategies and therapeutic management. Results: To date, eleven published cases have been reported of patients with a diagnosis of CSF leaks caused by performig a PCR test using a nasal swab. All the articles were included in this systematic review. Each article described this complication in one patient, so we have a total of eleven patients. The average age at diagnosis was 45 years, with 8 women and 3 men. The cribriform plate is the most frequently affected anatomical location. In five patients, 45,5%, the preexistance of malformation at the level of the skull base was known, which corresponds to a risk factor when suffering a CSF leaks after NS. Conclusion: Although the nasal swab test for the diagnosis of COVID-19 is considered safe, it can sometimes lead to complications. The appearance of unilateral clear rhinorrhea or post-nasal drip with a salty or metallic taste after performing a NS should alert us when diagnosing a possible CSF leak. It is extremely important to adequately instruct the health workers to perform the test, indicating the correct direction and orientation of the swab. In addition, the patient should be informed of the warning signs and symptoms. In patients with previous skull base alteration, nasal anatomy distortion or previous sinus surgeries.
KEYWORDS: swab; RCP; COVID-19; cerebrospinal fluid leak; complication; rhinorrhea
INTRODUCCIÓN
Desde enero de 2020 estamos sufriendo una pandemia mundial que ha provocado más de 2 millones de muertes en todo el mundo. La infección por coronavirus, responsable del síndrome respiratorio grave (SARS-coV-2), ha afectado a casi 100 millones de personas desde entonces. Los casos confirmados se han diagnosticado gracias a diversos test de cribado, en la actualidad el Gold standard es el hisopo nasofaríngeo (HN) [1]. Por el momento no se ha informado adecuadamente las posibles complicaciones de este frotis nasal, aunque estas existen. Una posible complicación de este test diagnostico es la fístula traumática de liquido cefalorraquídeo (LCR), la cual consiste en una disrupción entre aracnoides y duramadre a causa de un traumatismo. El compromiso traumático del revestimiento dural con fístula de LCR puede aumentar la probabilidad de que un paciente desarrolle meningitis con tasas de mortalidad posteriores del 10% si las infecciones o fístulas no se reconocen. En las fístulas de LCR postraumáticas, especialmente de la base anterior del cráneo, del 10 al 25% de los pacientes desarrollarán meningitis. El tratamiento de estas fístulas de LCR postraumáticas puede variar considerablemente en función de las lesiones intracraneales asociadas, el sitio de la fuga y la extensión del defecto [2]. El tratamiento de las fístulas de LCR traumáticas post test mediante HN es quirúrgico. En esta revisión sistemática se realiza una búsqueda en la literatura para investigar las estrategias diagnosticas y el manejo terapéutico de este tipo de complicación.
MATERIAL Y MÉTODO
DISEÑO DEL ESTUDIO
Se realizó una revisión sistemática de la literatura con análisis narrativo de datos, por medio de búsqueda en las bases de datos PubMed, Web of Science y Scopus de acuerdo con las pautas PRISMA. Se realizo una búsqueda de todos los reportes de casos publicados desde marzo de 2020 hasta noviembre de 2021 de fístula de LCR tras realizar prueba de test diagnostico de COVID-19 mediante HN. Dos investigadores independientes realizaron la búsqueda. La búsqueda inicial se realizo utilizando los términos MeSH: [(cerebrospinal fluid leak) OR (CSF leak)) AND Swab)) AND (PCR)) AND (COVID-19). La estrategia de búsqueda y selección de artículos se resumen en la [Figura 1]. Se excluyeron artículos de complicaciones menores de esta prueba o causas de fistula de LCR secundarias a otras causas traumáticas.
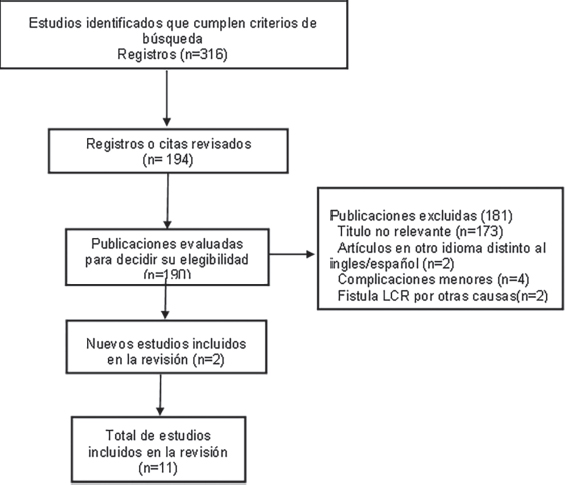
Figura 1. Diagrama de flujo de búsqueda de literatura y la selección de estudios. Formato PRISMA. La búsqueda inicial arrojó 316 citas. Se incluyeron 11 artículos en la revisión, siguiendo a priori los criterios. Todos fueron reportes de casos clínicos retrospectivos.
SELECCIÓN DE LOS ESTUDIOS
La pregunta de revisión se formuló en base a los criterios PICO: «¿Puede la realización de test PCR mediante hisopo nasal ser una causa de fístula traumática de líquido cefalorraquídeo?». Se buscó en la literatura la existencia de artículos que reportaran casos que describan esta complicación y en este contexto (tras realización de frotis nasal para diagnostico de la enfermedad de COVID-19). Los criterios de inclusión y exclusión se definieron a priori. Se incluyeron estudios que 1) reportaran un caso clínico con historia previa de test mediante HN para screening de presencia del virus COVID-19, y el intervalo temporal de aparición de rinorrea clara unilateral persistente coincidiera con la realización del test diagnostico. La edad de los pacientes no fue un criterio de exclusión. 2) Contengan pruebas de imagen del paciente (TC o RMN) que verifiquen la presencia de una disrupción dural que genera fistula de LCR, tras la realización del HN. Se excluyeron artículos que 1) describían otras complicaciones derivadas de este test diagnostico que no involucrasen un defecto óseo a nivel de la base de cráneo. 2) exponían fístulas de LCR en pacientes producidas por traumatismos que no fueran realizados con HN.
Dos revisores examinaron de forma independiente los títulos y resúmenes de las once citas extraídas, además se revisaron los textos completos de los estudios que cumplían con los criterios de inclusión. Un tercer revisor resolvió desacuerdos o posibles discrepancias. Los artículos elegibles se incluyeron según los criterios predefinidos.
EXTRACCIÓN DE DATOS
Entre dos revisores se extrajeron los datos de los artículos incluidos, los cuales luego fueron confirmados de forma independiente por un tercer revisor. Los datos analizados fueron: autores, año de publicación del estudio, edad y sexo de los pacientes, antecedentes personales conocidos, localización del defecto de la base del cráneo, presencia previa de defecto óseo o no, complicaciones meníngeas, tratamiento y abordaje quirúrgico, técnica de reconstrucción y persistencias o no de la fístula en el post operatorio.
RESULTADOS
En total fueron revisados 11 pacientes a los que se le diagnosticó de fístula de LCR tras la realización de una prueba mediante HN. La edad media de los pacientes fue de 44,9 años (DE 10,5, Rango 34-67). El 72,72% fueron mujeres (8/11) y el 27,27% (3/11) fueron varones. En cuanto a los antecedentes personales, 3 pacientes presentaban obesidad, representando un 27,27% de la muestra. Un 18,18% (2/11) de los casos estaban diagnosticados de Hipertensión intracraneal idiopática (HII) previamente.
En 5 de los casos (45,45%) se descubrió la preexistencia de malformaciones anatómicas de la base del cráneo antes de la realización del HN. 3 pacientes padecían un encefalocele previo y 2 pacientes fueron diagnosticados de meningocele. Un sexto paciente sufría el síndrome de la silla turca vacía, como antecedente personal anatómico recalcable.
El síntoma principal referido fue la rinorrea unilateral clara persistente, con el antecedente temporal de haber sido expuesto a un test nasal mediante hisopo. En la totalidad de los casos publicados hasta el momento el test realizado fue PCR. Además, 5 pacientes (45,45%) presentaron sabor metálico faringeo y otros 5 (45,45%), referían cefalea moderada-severa en el momento del diagnostico. Un paciente acudió a urgencias presentando rinorrea desde la realización de test PCR, cefalea y, además, rigidez de nuca. Del total de artículos revisados, 4 pacientes (36,36%) desarrollaron meningitis como complicación de la fístula traumática de LCR tras test PCR. Estos 4 casos coincidían con pacientes que presentaban cefalea como síntoma principal.
El diagnostico se realizó con TC en 4 de ellos 36,36% (4/11), con RMN en 2 pacientes 18,18% (2/11), y con TC y RMN complementarios en un 45,45% (5/11). La ubicación del defecto óseo más frecuentemente encontrada fue a nivel de la lámina cribosa, en un 63,63% (7/11). En segundo lugar, el seno esfenoidal fue la localización más frecuente, encontrándose en un 36,36% de los casos (4/11). La lateralidad fue principalmente derecha 63,63% (7/11), siendo en 36,36% (4/11) izquierda.
Un 72,72% (8/11) fue sometido a cirugía para tratar la fístula traumática de LCR. En todos ellos se llevó a cabo un abordaje endoscópico y una técnica quirúrgica «multicapa». Se usó para cerrar el defecto óseo tanto materiales autólogos como heterólogos combinados. Pese a esta cirugía, en 2 pacientes, 25% (2/8), la fístula persistió.
Un 27,27% (3/11) no requirió intervención quirúrgica. En estos pacientes el tratamiento médico y la observación estrecha fue suficiente para autolimitar la rinorrea. Además, se verificó mediante prueba de imagen el cierre de la fístula [Tabla 1].
Tabla 1. Tabla comparativa dónde se recogen los 11 casos reportados de fístula de LCR secundarios a test PCR mediante hisopo nasal. Se describen datos demográficos, antecedentes personales, síntomas, preexistencia de malformaciones en la base del cráneo, ubicación y lateralidad de la fístula y tratamiento quirúrgico realizado.
Autor |
Sexo |
Edad |
Antec. personales |
Malformación anatómica previa |
Ubicación defecto |
Lateralidad |
Complicación |
Abordaje quirúrgico |
Sullivan et al. 2020 |
Femenino |
40 |
HII, CENS por poliposis |
Encefalocele |
Lamina cribosa |
Derecha |
No |
Endoscópico |
Paquien et al. 2021 |
Femenino |
38 |
No |
Encefalocele |
Lamina cribosa |
Derecha |
No |
Endoscópico |
Knížek et al. 2021 |
Masculino |
40 |
No |
No |
Lamina cribosa |
Derecha |
No |
Endoscópico |
Holmes et al. 2021 |
Femenino |
54 |
SAF, obesidad |
Meningocele |
Lamina cribosa |
Izquierda |
Meningitis |
Endoscópico |
Rajah et al. 2021 |
Masculino |
59 |
HTA, DM2, DL, obesidad |
Encefalocele |
Seno esfenoidal |
Izquierda |
No |
Endoscópico |
Alberola et al. 2021 |
Femenino |
41 |
No |
No |
Lamina cribosa |
Izquierda |
Meningitis |
No requirió |
Agamawi et al. 2021 |
Masculino |
40 |
No |
No |
Seno esfenoidal |
Derecha |
No |
Endoscópico |
Ovenden et al. 2021 |
Femenino |
34 |
No |
No |
Lamina cribosa |
Derecha |
No |
No requirió |
Mistry et al. 2021 |
Femenino |
67 |
No |
No |
Lamina cribosa |
Izquierda |
Meningitis |
Endoscópico |
Asiri et al. 2021 |
Femenino |
36 |
HII |
Silla turca vacía |
Seno esfenoidal |
Derecha |
Meningitis |
No requirió |
Abdullah et al. 2021 |
Femenino |
45 |
Obesidad, asma, hipotiroidismo |
Meningocele |
Seno esfenoidal |
Derecha |
No |
Endoscópico |
HII: Hipertensión intracraneal idiopática. CENS: Cirugía endoscópica naso-sinusal. HTA: Hipertensión arterial. SAF: Síndrome antifosfolípido. DM: Diabetes Mellitus. DL: Dislipidemia.
DISCUSIÓN
La enfermedad por la COVID-19 ha supuesto una pandemia mundial que ha afectado a millones de personas. La necesidad de controlar la enfermedad ha provocado una búsqueda incesante de métodos diagnósticos rápidos y eficaces.
El diagnóstico actual de infección aguda por SARS-CoV-2 se basa en pruebas que detectan ARN o antígenos virales [3]. La detección de la COVID-19 se hace habitualmente mediante pruebas de reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR).
En la actualidad, existen seis tipos de muestras aprobadas por el Centro para el control de enfermedades (CDC) para la detección de la COVID-19. La prueba recomendada y más comúnmente utilizada es el HN. El uso de test mediante HN ha aumentado drásticamente desde el comienzo de la pandemia. Este tipo de obtención de muestra se ha utilizado en el pasado, generalmente por personal experimentado, en pacientes hospitalizados principalmente para diagnosticas infecciones virales de las vías respiratorias superiores [4].
Un estudio reciente de cohorte demostró que el HN es generalmente seguro. Los efectos adversos asociados son poco frecuentes y en su mayoría leves [5]. Sin embargo, debemos tener presente que estos posibles efectos pueden ocurrir, especialmente cuando el personal no está correctamente instruido, no existe colaboración por parte del paciente o existen enfermedades previas predisponentes. Las complicaciones registradas hasta el momento de este tipo de test son: rotura del hisopo en la nariz, epistaxis y la fístula de LCR.
A pesar de que las contraindicaciones del test mediante HN son muy escasas, existen una serie de advertencias que se deben tener en cuenta a la hora de recoger este tipo de muestra nasofaríngea. En pacientes con epistaxis frecuentes, diagnosticados de telangiectasia hemorrágica hereditaria o con coagulopatías y antecedentes de sangrados nasales severos previos, se debe evitar realizar test nasales por el riesgo de propiciar un nuevo sangrado. Además, si el paciente presenta antecedentes de traumatismos craneoencefálicos, nasales o ha sido intervenido quirúrgicamente del área nasosinusal o craneal recientemente, debemos prestar especial atención, siendo exhaustivamente rigurosos a la hora de seguir las pautas correctas para su realización. Si el paciente presenta una obstrucción nasal severa, el proceso de recogida de muestra mediante HN puede ser complicado, así como peligroso. Las desviaciones septales pueden desplazar el hisopo hacia sitios no deseados como es el caso del techo de la fosa nasal. En niños, la complejidad es mayor debido a la falta de colaboración [6].
Una posible complicación grave, aunque también infrecuente es la fístula de LCR secundaria a la obtención del frotis nasal con el hisopo. La causa de aparición de dicha fístula suele ser la disrupción de la aracnoides y la duramadre, frecuentemente asociada a un defecto óseo [7]. Las fístulas de LCR, sobretodo cuando son de bajo flujo, pueden pasar inicialmente desapercibidas y, por tanto, no reparadas rápidamente, favoreciendo la aparición de meningitis, hematoma subdural y síndrome de hipotensión endocraneal, que pueden agravar los escenarios clínicos [8].
En la actualidad existen en la literatura 11 casos publicados que reporten esta complicación del test mediante HN [2,9-18]. En diciembre de 2020, Sullivan et al. publicaron el primer caso que describía una fístula de LCR tras test PCR con frotis nasal. En este artículo se reporta la historia clínica de una mujer con antecedente personal de cirugía endoscópica por poliposis e hipertensión intracraneal que desarrolla una rinorrea clara persistente derecha tras un frotis nasal de screening COVID-19 prequirúrgico para intervenirse de una hernia. Se disponía de un TC previo de 2017 que mostraba la preexistencia de un encefalocele a nivel de la base de cráneo anterior [9]. Padecer cualquier defecto a nivel de la base del cráneo o de la anatomía nasosinusal, congénita o adquirida, aumenta el riesgo de provocar una fístula de LCR realizando un test mediante HN [6,11,14]. Además, la hipertensión intracraneal idiopática se considera un predisponente a la hora de desarrollar meningoceles o incluso fístulas de LCR espontáneas [19].
En cambio, el segundo caso reportado en la literatura sobre fístula de LCR iatrogénica tras test PCR también presenta una mujer de mediana edad (38 años) pero sin ningún antecedente médico-quirúrgico de interés [4].
La rinorrea persistente y clara unilateral que presentaban todos los casos de esta revisión sistemática puede ser confundida en un primer momento con rinitis alérgica y tratarse erróneamente con sprays nasales [10,11,13]. Knížek et al. concluyeron que es importante, ante una rinorrea unilateral persistente en un paciente con un antecedente temporal evidente de test nasal, considerar la presencia de una fístula de LCR [10].
El compromiso traumático del revestimiento dural con fístula de LCR puede aumentar la probabilidad de que un paciente desarrolle meningitis con tasas de mortalidad posteriores del 10% si las infecciones o fístulas no se reconocen. En las fístulas de LCR postraumáticas, especialmente de la base anterior del cráneo, del 10 al 25% de los pacientes desarrollarán meningitis [2]. Holmes et al., Mistry et al. y Asiri et al., informaron sobre el peligroso desarrollo de meningitis en tres pacientes con fístula de LCR tras ser expuestos a test PCR para detectar la COVID-19 [11,16,17]. Los síntomas que presentaban estos pacientes como cefalea, rigidez de nuca y vómitos, pusieron en alerta al personal sanitario a la hora de diagnosticar esta infección potencialmente mortal. Holmes et al. describieron el caso de una mujer de 54 años con un meningocele congénito no conocido previamente que desarrolla una meningitis tras someterse a un test con HN [11]. Recalcaron la importancia de pensar en posibles meningoceles congénitos ante una fístula de LCR traumática iatrogénica, como puede ser tras test nasal, apoyado más aún si el paciente presenta otras anomalías genéticas. Además, se deben descartar encefaloceles espontáneos si el paciente sufre hipertensión intracraneal idiopática, obesidad, hipertensión o si se trata de mujeres multíparas [11].
Rajah et al. reportaron el caso de una paciente de edad avanzada con una fístula traumática iatrogénica (post test nasal PCR) a nivel de la pared lateral del seno esfenoidal [12]. A pesar de que el sitio más común de localización de fístulas de LCR traumáticas e iatrogénicas es la región del techo etmoidal o la lámina cribiforme [20], tras la realización de un frotis nasal el seno esfenoidal también puede verse afectado, ocupando el segundo lugar más frecuente en nuestra revisión [12,14,17,18].
En cuanto al tratamiento de las fístulas de LCR traumáticas tras test mediante HN, se recomienda habitualmente someter al paciente a una intervención quirúrgica para cerrar la fístula. Las fístulas de LCR, pequeñas y de bajo gasto, pueden reconstruirse de manera endoscópica mediante una gran variedad de técnicas. En las que se usan colgajos libres, la tasa de éxito que se logra es mayor de 95% [15]. Sin embargo, cuando se aplican estas técnicas en defectos grandes que implican alto gasto, el resultado continúa siendo poco satisfactorio. Esta situación ha dado lugar a la necesidad de desarrollar colgajos pediculados vascularizados [21]. Sin embargo, Alberola et al. [13] describieron el cuadro clínico de un paciente diagnosticado de meningitis tras sufrir una fístula de LCR post test PCR que se recupera exitosamente con tratamiento médico, no requiriendo cirugía. Algunos autores consideran que la inflamación y tejido de granulación provocado por la infección meníngea puede facilitar el cierre de la fístula de LCR sin necesidad de un abordaje quirúrgico [22]. En otro artículo analizado en esta revisión tampoco fue necesario intervenir al paciente, cediendo la rinorrea de forma espontánea y cerrando la fístula de LCR con reposo y tratamiento antibiótico [17]. Ovenden et al. publica el caso antes de que la paciente fuese intervenida quirúrgicamente, pero comenta la intención de resolverla mediante cirugía [15].
A pesar de que la RMN se ha considerado el gold standard para el diagnostico de fístulas de LCR [13], en esta revisión podemos observar que la prueba principalmente realizada es el TC, aunque en algunos casos se complemente con RMN [Tabla 1]. La RMN ponderada en T2 es de gran utilidad a la hora de localizar la fístula de LCR. El TC nos ayuda a detectar defectos óseos a nivel de la base craneal, sugiriendo la ubicación de la fístula. Además, existen signos indirectos como son; dilatación perineural del nervio óptico bilateral, un aplanamiento posterior del globo ocular y edema de papila (mediante exploración oftalmoneurológica), que nos ayudan a predecir una tensión intracraneal elevada [18].
La detección de proteína beta-traza en exudado nasal, es recomendable para el diagnostico de este tipo de fístulas, aunque no tiene por qué ser obligatoria [18].
CONCLUSIONES
La prueba de hisopo nasal (HN) para diagnóstico de la COVID-19 tiene pocas complicaciones asociadas. A pesar de esto, debemos considerar la posibilidad de aparición de una fístula de LCR tras realizar un test con HN cuando observemos rinorrea clara unilateral persistente de sabor metálico o salado. Es imprescindible descartar este diagnostico ante estos signos y síntomas, especialmente en pacientes con malformaciones previas a nivel de la base de cráneo.
Es importante que el personal sanitario que realice el test esté adecuadamente instruido y conozca la anatomía nasal para evitar complicaciones. Además, se informará siempre al paciente sobre los síntomas de alarma por los que deberá consultar a su médico.
En pacientes con alteraciones previas de la base del cráneo, distorsión de la anatomía nasal o cirugías previas nasosinusales puede ser recomendable utilizar en ellos otro tipo de pruebas disponibles para diagnosticar la COVID-19.
AGRADECIMIENTOS
Para llevar a cabo este estudio ha sido imprescindible la colaboración de todo el personal del Servicio ORL y del Laboratorio del Hospital Universitario de Fuenlabrada, por su constancia y trabajo. Agradecer, además, la ayuda por parte del Servicio de Diagnóstico por Imagen, imprescindible a la hora de diagnosticar y evaluar esta complicación.
BIBLIOGRAFÍA
1.Centers for disease control and prevention. Interim guidelines for collecting, handling, and testing clinical specimens for COVID-19. Updated Oct. 25, 2021. Disponible en: https://www.cdc.gov/coronavirus/2019-ncov/lab/guidelines-clinical-specimens.html [Citado el 07 de enero de 2022]
2.Mourad M, Inman JC, Chan DM, Ducic Y. Contemporary trends in the management of posttraumatic cerebrospinal fluid leaks. Craniomaxillofac Trauma Reconstr. 2018;11:71-77.
3.Cheng M, Papenburg J, Desjardins M, Kanjilal S, Quach C, Libman M, et al. Diagnostic testing for severe acute respiratory syndrome-related Coronavirus 2: A narrative review. Ann Intern Med. 2020;172:726-734.
4.Paquin R, Ryan L, Vale FL, Rutkowski M, Byrd J. CSF Leak After COVID-19 Nasopharyngeal Swab: A Case Report. Laryngoscope. 2021;131:1-3.
5.Foh B, Borsche M, Balck A, Taube S, Rupp J, Klein c, et al. Complications of nasal and pharyngeal swabs a relevant challenge of the COVID-19 pandemic. Eur Respir J 2021;57:2004004.
6.Morales C, González R, Martín G, Ramírez A, Gonzalo M, Rodríguez A. Toma de muestras nasofaríngeas para diagnóstico de COVID-19. Revista ORL. 2020;11:389-394.
7.Rodríguez M, Díaz C, Padilla M, Alcaraz A, González P, Benítez M. Safe intrathecal fluorescein use for identification of cerebrospinal fluid leaks: Case-report and perioperative algorithm description. Rev Esp Anestesiol Reanim. 2017;64:533-536.
8.Umana G, Pucci R, Palmisciano P, Cassoni A, Ricciardi L, Tomasi S, et al. Cerebrospinal fluid leaks after anterior skull base trauma: A systematic review of the literature. World neurosurg. 2021;9:1878-8750.
9.Sullivan C, Schwalje A, Jensen M, Li L, Dlouhy B, Greenlee J, et al. Cerebrospinal Fluid Leak After Nasal Swab Testing for Coronavirus Disease 2019. JAMA Otolaryngol Head Neck Surg. 2020;146:1179-1181.
10. Knížek Z, Michálek R, Vodicka J, Zdobinská P. Cribriform Plate Injury After Nasal Swab Testing for COVID-19. JAMA Otolaryngol Head Neck Surg. 2021:1-2
11. Holmes A, Allen B. Case Report: An intracranial complication of COVID-19 nasopharyngeal swab. Clin Pract Cases Emerg Med. 2021;5:341-344.
12. Rajah J, Lee J. CSF rhinorrhoea post COVID-19 swab: A case report and review of literature. J Clin Neurosci. 2021;86:6-9.
13. Alberola F, Valdeolivas E, Torregrosa M, Álvarez M, Alom J. Meningitis due to cerebrospinal fluid leak after nasal swab testing for COVID-19. Eur J Neurol. 2021;28:91-92.
14. Agamawi Y, Namin A, Ducic Y. Cerebrospinal Fluid Leak From COVID-19 Swab. OTO Open. 2021;5:1-2.
15. Ovenden C, Bulshara V, Patel S, Vsykocil E, Valentine R, Psaltis A, Abou-Hamden A. COVID-19 nasopharyngeal swab causing a traumatic cerebrospinal fluid leak. ANZ J Surg. 2021;91:1021-1022.
16. Mistry S, Walker W, Earnshaw J, Cervin A. COVID-19 swab-related skull base injury. Med J Aust. 2021;214:457-459
17. Asiri M, Alhedaithy R, Alnazer Z. Cerebrospinal fluid leak post COVID-19 nasopharyngeal swab for a patient with idiopathic intracranial hypertension: a case report. J Surg Case Rep. 2021;10:1-3.
18. Abdullah A, Amani A, Riyadh A. CSF leak post COVID-19 swab in a patient with preexisting meningiocele. Journal of Surgery. 2021;9:176.
19. Daele J, Goffart Y, Machiels S. Traumatic, iatrogenic, and spontaneous cerebrospinal fluid (CSF) leak: endoscopic repair. B-ENT. 2011;7(suppl 17):47-60.
20. Vega A, Palma D, Barges C, Gómez A, Alcocer B. Colgajo nasoseptal pediculado y colgajo septal invertido en operación transnasal endoscópica para abordajes extendidos de la base del cráneo. Otorrinolaringología. 2012;57:154-162
21. Fandiño J. Fístula de líquido cefalorraquídeo y meningitis por estreptococo equisimilis 16 años después de un traumatismo cráneo- encefálico. Neurocirugía. 2002;13:316-320.